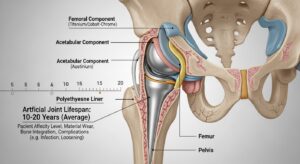
人工関節手術を検討する際、誰もが直面するのが「本当に手術をして大丈夫か」という不安です。長年付き合ってきた痛みが消える期待がある一方で、手術に伴う身体的リスクや術後の生活制限に戸惑う方も少なくありません。
本記事では、人工関節のメリット・デメリット、および事前に知っておくべき注意点を公平な視点で詳しく解説します。情報を整理し、納得感を持って治療の第一歩を踏み出すためのガイドとしてお役立てください。
人工関節手術がもたらす最大のメリット:痛みからの解放と自立
工関節手術を選択する最大の動機であり、最大の恩恵でもあるのが、日常生活を困難にしていた激痛からの解放です。
関節の破壊による物理的な痛みの原因を取り除くことで、患者様は再び自分の足でしっかりと歩き、他者に依存しすぎない自立した生活を取り戻すことができます。これは単なる肉体的な回復に留まらず、人生の質を根底から変える力を持っています。
劇的な除痛効果と歩行能力の回復
手術によって傷んだ関節面を滑らかなインプラントに置き換えることで、歩行時や立ち上がり時に走る鋭い痛みが消失します。これにより、これまで痛み止めの常用や定期的な注射が手手放せなかった方の多くが、薬に頼らない生活を送れるようになります。
歩行能力が劇的に回復することで、近所への買い物や散歩、さらには諦めていた旅行などの活動範囲が大幅に広がり、筋肉の衰えを防ぐ相乗効果も期待できます。自分の足でどこへでも行けるという感覚は、患者様に大きな自信を与えます。
精神的な前向きさと社会参加の機会増大
痛みがなくなることは、精神面にも非常にポジティブな変化を与えます。外出への恐怖心がなくなることで、友人との交流や趣味のサークル、地域活動への参加が再び可能になり、閉じこもりによる社会的な孤立を防ぐことができます。
また、自分の身の回りのことが自分でできる「自立」の達成は、自己肯定感を高め、将来への不安を希望へと変えてくれます。人生の後半を「痛みに耐える時間」ではなく「楽しむ時間」へと転換できる点こそ、人工関節が提供する計り知れないメリットです。
理解しておくべきデメリット:手術に伴う身体的・時間的負担
人工関節は極めて優れた治療法ですが、外科的な手術である以上、相応の身体的負担や回復のための時間的制約が伴います。メリットだけでなく、こうした「負担」の側面を事前に正しく理解しておくことが、術後のギャップをなくし、前向きにリハビリへ取り組むための重要なステップとなります。
手術侵襲による一時的な体力低下と術後の痛み
手術直後は、麻酔の影響や手術操作による傷口の痛み、患部の腫れなどが生じます。これらは数日から数週間で徐々に改善していきますが、高齢の方や持病がある方の場合は、術後一時的に体力の低下を感じることがあります。
また、手術当日や翌日からリハビリが開始されるため、慣れない運動による疲労感や、傷口が癒える過程での突っ張り感を伴うこともあります。術後すぐに「全くの無痛」になるわけではなく、身体が回復し馴染むまでには一定のプロセスが必要であることを認識しておく必要があります。
集中リハビリ期間と定期的な長期通院の必要性
人工関節の機能を最大限に引き出すためには、手術後の継続的なリハビリテーションが不可欠です。入院中の集中トレーニングだけでなく、退院後も自宅での自主訓練や、外来での経過観察が必要となります。
また、人工関節の摩耗や緩みをチェックするために、半年から1年ごとの定期検診が生涯にわたって続くことになります。これらの通院やトレーニングに要する時間は、活動的な生活を取り戻すための必要な「投資」ではありますが、患者様やご家族にとって一定の生活上の制約になるという側面を持っています。
術前に知っておきたいリスクと合併症の可能性
現代の医療において人工関節手術の安全性は非常に高いレベルで確立されていますが、外科手術である以上、合併症のリスクはゼロではありません。万全の体制で手術に臨み、万が一の事態にも迅速に対応できるよう、可能性のあるリスクについて医療従事者と共有し、正しく理解しておくことが大切です。
感染症や血栓症といった急性期の合併症リスク
手術中や術後に最も注意が必要なのが、細菌による「感染(化膿)」です。人工関節は生体にとって異物であるため、一度細菌が付着すると防御反応が働きにくく、抗生剤が効きにくいという特性があります。
また、術後の活動量低下によって足の血管に血の塊ができる「深部静脈血栓症」も重要なリスクです。当院ではクリーンルームでの手術や予防薬の使用、早期離床の徹底などにより、これらのリスクを最小限に抑える厳格な対策を講じていますが、患者様側も異変を感じたらすぐに報告する意識が求められます。
長期使用による摩耗や緩み(再置換のリスク)
人工関節は長年使用し続けることで、パーツが擦り減る「摩耗」や、骨と人工関節の固定が弱くなる「緩み」が生じることがあります。素材の飛躍的な進化により耐用年数は20〜30年以上に伸びていますが、それでも将来的に「再置換(入れ替え手術)」が必要になる可能性はゼロではありません。
特に、若年で手術を受けた方や、極めて活動量が多い方の場合は注意が必要です。こうした長期的なリスクをコントロールするためには、過度な負荷を避け、定期的なレントゲン検査で早期発見に努めることが非常に重要です。
手術後の日常生活における制限と注意点
人工関節は非常に頑丈で高性能ですが、自分の骨とは異なる特性を持っています。手術後の良好な状態を長く保ち、脱臼などのトラブルを未然に防ぐためには、生活習慣の中にいくつかの注意点を取り入れる必要があります。これらは「できないこと」ではなく「安全に長く使うためのコツ」と捉えるべきものです。
脱臼を防ぐための動作制限と禁忌肢位の理解
股関節の人工関節手術において特に注意が必要なのが「脱臼」です。手術方法(アプローチ)にもよりますが、特定の方向に脚を深く曲げたり捻ったりする「禁忌肢位(きんきしい)」を避ける必要があります。
リハビリを通じて「自分の関節にとって安全な体の動かし方」を習得することが、再脱臼を防ぐための基本となります。術後しばらくは意識的な配慮が必要ですが、多くの方は数ヶ月で無意識に行えるようになります。
激しいスポーツや重量物運搬に関する活動制限
人工関節を長持ちさせるためには、関節への強い「衝撃」を避けることが推奨されます。ゴルフやウォーキング、社交ダンスといった適度なスポーツはむしろ推奨されますが、格闘技やラグビーなどのコンタクトスポーツ、激しいジャンプを伴う運動、長距離のランニングなどはパーツの摩耗を早めるため慎重な判断が必要です。
また、日常的に重い荷物を運ぶような仕事や動作も、関節への負荷を増大させます。自分のやりたい活動が人工関節にどの程度の負担をかけるのか、事前に専門医と相談し、活動の強度を調整することが重要です。
納得して手術を受けるための「医師とのコミュニケーション」
人工関節手術の成功は、医師の技術だけでなく、患者様自身の納得感と意欲にかかっています。メリットとデメリットを天秤にかけた上で、自分にとって最適なタイミングと治療法を選択するためには、専門医との双方向のコミュニケーションが何よりも大切になります。
自分の生活スタイルに合った術式の選択と相談
人工関節には、部位や症状に合わせてさまざまな術式やインプラントの種類が存在します。
例えば、脱臼リスクの低い術式(アプローチ方法)、固定方法の選択など、病院によって提供できる技術は異なります。また、「趣味のハイキングを続けたい」「最短で職場復帰したい」といった患者様個別の生活スタイルによって、優先すべき事項は変わってきます。
自分の将来像を正確に伝え、それに対して医師がどのような根拠を持って提案してくれるかを確認することが、後悔のない選択に繋がります。
不安を解消するためのセカンドオピニオンの活用
一生に関わる大きな決断を下す際に、一箇所の病院だけの意見で決めることに不安を感じる場合は、セカンドオピニオンを活用することも有力な手段です。別の医師の視点から診断や治療方針を確認することで、現在の治療案の妥当性が客観的に理解できるようになります。
人工関節は一度入れれば数十年を共にする大切なパートナーです。疑問点や不安をすべてクリアにし、「この治療、この医師にお願いしたい」という確固たる信頼関係を築けた状態で手術に臨むことが、結果として術後のスムーズな回復と満足度の向上に大きく寄与します。
まとめ
本記事では、人工関節手術のメリットとデメリット、そして知っておくべきリスクと注意点について解説しました。劇的な除痛効果と生活の質の向上は、多くの患者様にとって人生を再び輝かせる大きなチャンスとなりますが、一方で外科手術としての合併症リスクや術後の動作制限を理解しておく責任も伴います。
大切なのは、これらの情報を正しく把握した上で、自分の人生において何を優先すべきかを自分自身で決めることです。「手術への不安」を解消するためにも、まずは信頼できる専門医とじっくり対話し、メリット・デメリットを十分に理解した上で、納得のいく一歩を踏み出していきましょう。